心臟急症論壇乾貨總結:HFpEF、PH指南解讀,胸痛主動脈瓣狹窄治療策略,PERSISTⅠ研究

心血管急危重症是心血管醫生常會遇到且需要密切關注的疾病。往年東方會都會吸引大量的學者前來參與,今年的心臟急症論壇也不例外,依舊乾貨滿滿!5月26日上午的心臟急症論壇中,來自複旦大學附屬華東醫院的史凱蕾主任醫師、方唯一教授,複旦大學附屬中山醫院周達新教授、王翔飛教授、管麗華教授就多個指南及熱點話題進行了精彩分享。小編總結了這一專場要點,以期為讀者帶來新鮮的乾貨知識!
2023ACC射血分數保留心衰治療指南解讀
 複旦大學附屬華東醫院史凱蕾主任醫師
複旦大學附屬華東醫院史凱蕾主任醫師複旦大學附屬華東醫院史凱蕾主任醫師表示,隨著近年研究不斷的深入以及臨床實驗的公佈,對於射血分數保留型心衰的管理有了一些新認識。2023年,ACC推出了射血分數保留心衰(HFpEF)的治療指南。
診斷
HFpEF的定義為有心衰的症狀和體徵,且左心室射血分數(LVEF)≥50%。HFpEF首先應滿足心衰的通用定義,附加標準為LVEF≥50%。呼吸困難是HFpEF常見的症狀/體徵,但在診斷HFpEF前必須考慮呼吸困難的其他原因。呼吸困難按心臟、肺部和其他組織來源進行鑒別診斷。水腫也是HFpEF常見的症狀/體徵,但在診斷HFPEF前也必須鑒別水腫的原因,應區分水腫與淋巴水腫。排除淋巴水腫後,考慮水腫的兩個主要病理生理來源:靜水壓增加和滲透壓降低。
評估
使用H2FPEF和HFA-PEFF兩個評分系統來估計HFpEF的概率。H2FPEF評分系統包括肥胖(體質指數>30 kg/m2)、使用兩種以上的高血壓藥物、房顫、肺動脈高壓、年齡>60歲和充盈壓增加這六大方面。
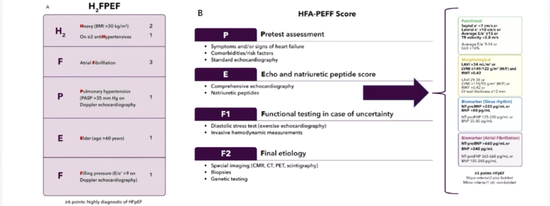 圖1 H2FPEF和HFA-PEFF評分系統
圖1 H2FPEF和HFA-PEFF評分系統HFpEF診斷流程
第一步:患者有呼吸困難和(或)水腫;
第二步:排除非心源性因素(呼吸困難/水腫);
第三步:符合心衰的通用定義;
第四步:評估HFpEF的非心臟類似疾病;
第五步:應用HFpEF評分系統;
第六步:診斷HFpEF。
管理
HFpEF的管理側重於風險分層和合併症的管理,包括高血壓、糖尿病、肥胖、房顫、CAD、CKD和阻塞性睡眠呼吸暫停。非藥物管理,包括運動和減肥的作用以及無線植入式肺動脈監測儀的使用。症狀管理和針對心衰的治療,包括利尿劑、SGLT-2i、鹽皮質激素拮抗劑(MRA)、血管緊張素受體腦啡肽酶抑製劑(ARNI)和血管緊張素受體拮抗劑(ARB)。
經皮跨瓣心室輔助系統用於高危PCI輔助治療的前瞻性、單中心、單臂臨床研究(PERSIST Ⅰ研究)解讀
 複旦大學附屬中山醫院王翔飛教授
複旦大學附屬中山醫院王翔飛教授複旦大學附屬中山醫院王翔飛教授對經皮跨瓣膜心室輔助系統用於高危PCI輔助治療的前瞻性、單中心、單臂臨床研究進行瞭解讀,該研究於2022年8月~11月篩選12例高危PCI患者,最終入選了10例符合方案要求的患者,使用Synflow3.0經皮跨瓣膜心室輔助系統輔助完成PCI手術,手術過程順利,器械表現優異,患者預後良好。Synflow3.0可以有效維持高危PCI患者術中的血流動力學穩定,為術者提供更理想的條件或機會,以實現最佳病變處理和更完全的血運重建,達到更好的預後。所有患者均未發生MACCE事件,表明Synflow3.0用於輔助支持完成高危PCI手術具有良好的安全性,主要關注的預期不良事件如穿刺部位血腫、下肢浮腫、溶血等事件均在可接受的範圍內。PERSIST Ⅰ臨床試驗研究結果初步證實研究器械(經皮跨瓣膜心室輔助系統)用於高危PCI輔助治療具有良好可接受的安全性和有效性。
致命性胸痛:快速診斷流程
 複旦大學附屬華東醫院、上海德達醫院方唯一教授
複旦大學附屬華東醫院、上海德達醫院方唯一教授複旦大學附屬華東醫院、上海德達醫院方唯一教授系統講述了致命性胸痛的治療策略及流程。急性致命性/重症胸痛定義為伴有或將會發生致命性或致殘性事件的急性胸痛。如果按照病因分類,胸痛可分為心源性胸痛、非心源性胸痛、大血管性胸痛、創傷性胸痛(外傷性和自發性)。胸痛可能的急性致命性疾病包括急性冠脈綜合徵、肺栓塞、主動脈夾層、張力性氣胸。
方唯一教授重點討論了胸痛的快速甄別方法和時間節點。快速瞭解病情的時間約為3 min~5 min,最關鍵的是觀察生命體徵,如肢體活動、表情痛苦、神誌淡漠、呼吸困難、 血心率/律、血壓。另外,胸痛誘發和緩解因素(運動、情緒、靜息、饑飽)、胸痛部位與範圍(前胸+放射)、胸痛程度與持續時間(劇烈、短暫、持續)、主要病史(高血壓及治療史、糖尿病及治療史)也應快速瞭解。快速檢查的時間約為10 min~30 min,其中心電圖、心肌酶一定在最短時間內完成檢查,如沒有問題,則檢查胸部CT、胸部超聲。方唯一教授分別介紹了急性冠脈綜合徵、主動脈夾層(AD)、肺動脈栓塞的急診處理流程,具體見下圖。
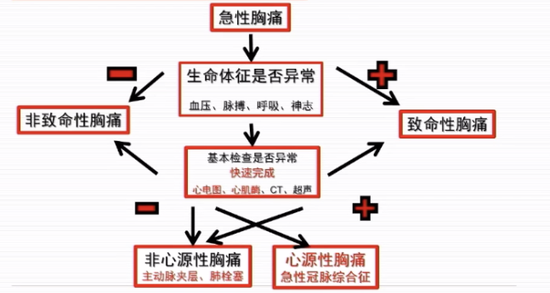 圖2 致命性急性胸痛急診診斷簡易流程
圖2 致命性急性胸痛急診診斷簡易流程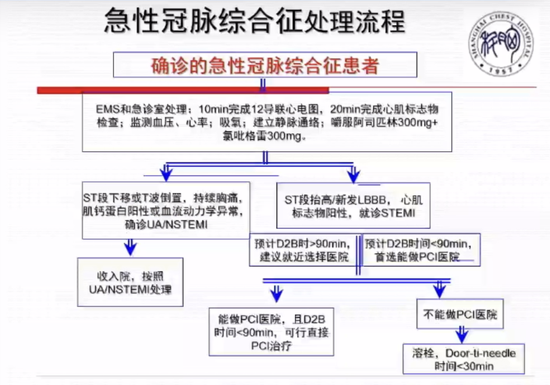 圖3 急性冠脈綜合徵處理流程
圖3 急性冠脈綜合徵處理流程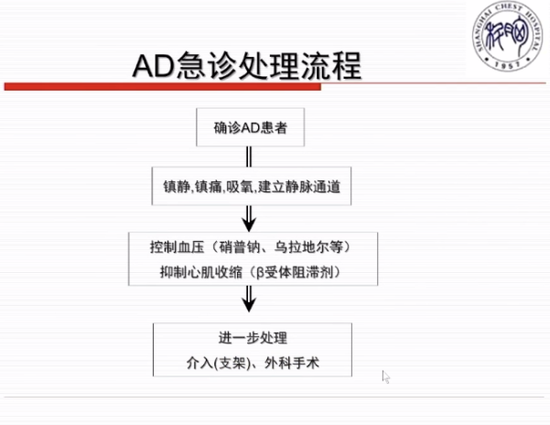 圖4 AD急診處理流程
圖4 AD急診處理流程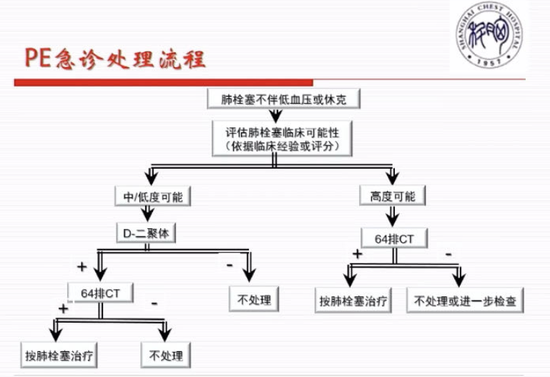 圖5 PE急診處理流程
圖5 PE急診處理流程2022ESC/ERS肺動脈高壓診斷和治療指南
 複旦大學附屬中山醫院管麗華教授
複旦大學附屬中山醫院管麗華教授複旦大學附屬中山醫院管麗華教授對2022ESC/ERS肺動脈高壓診斷和治療指南的更新要點進行了梳理。第一,2022版指南對PH的定義進行了更新,肺動脈高壓診斷界值由25 mmHg下調為20 mmHg,毛細血管前肺動脈高壓定義新增了肺血管阻力(PVR),並下調了界值(3 WU下調為2 WU),重新提出運動性肺動脈高壓。第二,遺傳風險評估至關重要,診斷為PAH的患者特別建議進行基因篩查;第三,肺動脈高壓診斷三步走,懷疑、檢測及確診。第四,風險評估的變化與更新,肺動脈高壓初次診斷時建議使用三層模型進行綜合風險評估,包括超聲心動圖、心臟磁共振成像(cMRI)及血液動力學指標等。隨訪期間建議使用基於世界衛生組織功能分級(WHO-FC)、6分鍾步行距離(6MWD)、BNP/NT-proBNP在內的四層模型進行危險分層,必要時增加其他變量。第五,更為積極地治療策略。第六,優化慢性血栓栓塞性肺疾病(CTEPH)的診療全流程,同時首次提出慢性血栓栓塞性肺疾病(CTEPD)的概念。
主動脈瓣狹窄診療策略及進展
 複旦大學附屬中山醫院周達新教授
複旦大學附屬中山醫院周達新教授
複旦大學附屬中山醫院周達新教授從主動脈瓣狹窄的流行病學特點、臨床表現及預後、傳統治療及新興技術這四方面進行了詳細講解。主動脈瓣狹窄(AS)是第三常見的老年心血管疾病,二葉式主動脈瓣是老年性AS主要病因。主動脈瓣狹窄的嚴重程度分為三級:輕度、中度和重度(具體見下表)。臨床分期為A、B、C、D四期。A期:無狹窄病變,無臨床症狀;B期:輕中度狹窄,射血分數正常,無臨床症狀;C期:壓差>40 mmHg,流速>4 m/s,無臨床症狀(C1:LVEF正常;C2:LVEF<50%);D期:有臨床症狀。(D1:高壓差,射血分數正常;D2:低流量,低壓差,射血分數降低;D3:低流量、低壓差、射血分數正常。)
藥物治療包括抗心衰藥物、他汀等,並未顯示出對AS預後的改善,因此藥物治療對AS效果非常有限。對於合併心衰患者,可予利尿劑、ACEI等抗心藥物改善症狀。外科手術既往為主動脈瓣狹窄的標準治療方法,術中需要體外循環、心臟停跳及開胸,創傷大、風險高、恢復慢,但因其療效確認,仍為年輕及外科手術低危AS患者的主要治療方法。若合併有其他瓣膜疾病或主動脈根部疾病等,也更適合外科手術治療。
AS患者出現症狀後,其生存率急劇下降,因此,這些患者一出現症狀,就應馬上手術治療。對於左室射血分數低於50%或者運動試驗陽性(運動中出現症狀、血壓上升<20 mmHg,心電圖ST-T改變)的患者,BNP升高3倍者,這些患者應行換瓣手術。極重度AS(跨瓣流速>5 m/s),無症狀,也需要手術。低跨瓣壓差、低射血分數AS患者的治療存在兩種情況,一種是真性AS;另一種情況是假性AS。鑒別真假性主動脈瓣狹窄的最好方法是使用多巴酚丁胺提高心輸出量,用多譜勒超聲或心導管檢查取得新數據,重新計算瓣口面積,只有真性AS才能手術獲益。輕中度主動脈瓣狹窄患者一般無須外科手術處理,但須密切隨訪其病情的進展情況。對於中度主動脈瓣狹窄,若實行外科冠狀動脈旁路移植術或者其他瓣膜手術,可以同期實行主動脈瓣置換術(ⅡA類指征),中度主動脈瓣狹窄合併嚴重心衰( 低EF值),TAVR可能獲益,相關臨床試驗正在進行中。
經皮主動脈瓣擴張目前的指征是血流動力學不穩的病人,主動脈瓣球囊擴張術可作為到外科手術或TAVR手術的一個過渡治療手段,有嚴重合併症而不能外科手術或無條件TAVR患者,也可考慮主動脈瓣球囊擴張。
最後周達新教授介紹了新興技術(TAVR)的應用情況。
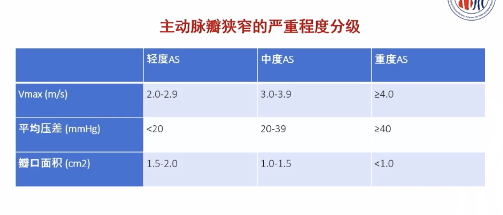 圖6 主動脈瓣狹窄的嚴重程度分級
圖6 主動脈瓣狹窄的嚴重程度分級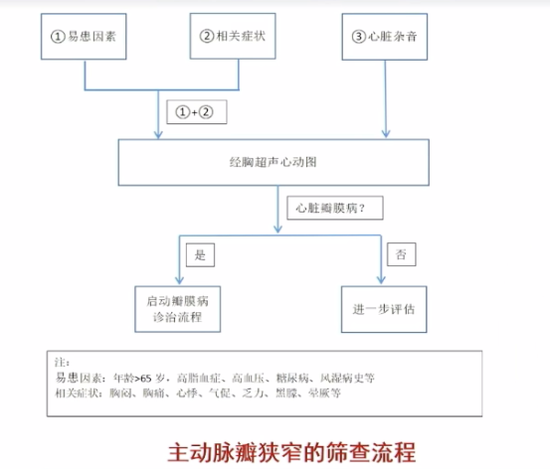 圖7 主動脈瓣狹窄的篩查流程
圖7 主動脈瓣狹窄的篩查流程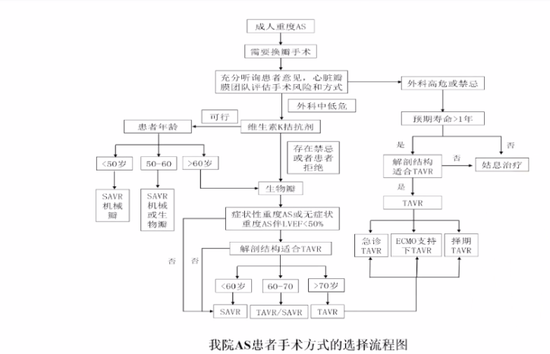 圖8 AS患者手術方式的選擇流程圖
圖8 AS患者手術方式的選擇流程圖
本文由大會合作媒體中國醫學論壇報原創供稿,如需轉載,請註明出處
審核:錢菊英教授



















