「AI看病」,離我們還有多遠?(「融」觀中國)
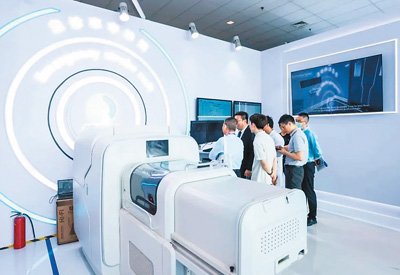 北京天壇醫院研發的「急診卒中單元」。北京天壇醫院供圖
北京天壇醫院研發的「急診卒中單元」。北京天壇醫院供圖
2024年10月17日,江蘇南通通州區人民醫院,智能機器人輔助醫生完成手術。翟慧勇攝(人民視覺)
 會診中,北京兒童醫院的AI兒科醫生在提供診療方案。本報記者 霍旻含攝
會診中,北京兒童醫院的AI兒科醫生在提供診療方案。本報記者 霍旻含攝提到「AI+醫療」,你能想到什麼?
近年來,人工智能技術已經在門診導診、病曆輔助生成等環節廣泛應用。
進入2025年,伴隨AI大模型迭代升級,醫學影像智能輔助治療、臨床專病智能輔助決策等更加複雜的場景也在走入現實。
目前,AI在診療方面都有哪些「能耐」?技術的快速迭代,人類該如何找準自身定位?又該如何更好地與AI合作?記者進行了採訪。
參加會診的第10位「專家」
早春,北京兒童醫院,一場疑難病例多學科會診正在開展。
來自耳鼻咽喉頭頸外科、免疫科、皮膚科等科室的9名專家彙聚一堂,商討一位5歲小患者鼻面部腫物的進一步診療方案。
滿屋的「白大褂」間,兩名身著黑衣的工作人員操作一台筆記本電腦,輸入病曆,屏幕上就跳出一行行專業診斷建議,包括最可能的診斷、需排除的鑒別診斷、需完善的檢查等,引得在場專家紛紛注目、頻頻點頭——這是參與會診的第10位「專家」,由北京兒童醫院與百川智能合作研發的全國首個「AI兒科醫生」。
AI大模型診斷的準確性如何?何以能和經驗豐富的專家同台會診?
「它有四個主要的知識來源。」主持這次專家會診的國家兒童醫學中心主任、北京兒童醫院院長倪鑫告訴記者,「一是近5年所有新版兒科教科書的內容,二是近5年國際期刊發表的關於兒科各種疾病的論文,三是數十年國家兒童醫學中心的疑難重症病例,四是對300多位兒科專家的訪談。」
據瞭解,依託這些高質量數據,這款專家型AI兒科醫生在2月13日正式應用以來的幾次會診中,能做到與各領域專家的判斷高度吻合。
下一步,兒童醫院將在河北等省份的多家基層醫院中推廣AI兒科醫生。更多孩子不用出省,就能享受到優質的兒科資源。
除了讓診斷更準確,AI技術還能「重構」臨床診療模式。
急性缺血性卒中,俗稱「腦梗」。能否把握住4.5小時的「黃金治療窗口」,對腦梗患者能否「挺過難關」、恢復腦功能至關重要。然而,傳統診療模式下,患者入院後要先接受多項檢查評估,往返於診室、影像檢查、化驗室、治療室間,這就要花費數小時。
如何縮短這個時間?國家神經系統疾病臨床醫學研究中心天壇影像研究中心副主任荊京告訴記者:「應用AI等核心技術改善流程是‘破題’的關鍵。」
研究人員發現,借助AI圖像高清化處理技術,體積小、可移動、對患者金屬植入物要求更低的國產移動磁共振,能得到與常規核磁類似的檢查結果,節約了檢查時間,且短短5分鐘就能完成治療前的影像評估。
為此,天壇醫院創新性地將臨床評估、影像評估和治療等環節集中到一個32平方米的空間內,即「急診卒中單元」。從入院到接受治療,時間被壓縮至20分鐘內,為保護患者腦功能爭取到了儘可能多的時間。目前,「急診卒中單元」已在國內多省近30家醫院推開。
放眼全國,越來越多醫院正在加快部署,讓AI參與臨床診療、醫療資源管理等核心場景。以北京清華長庚醫院為例,目前所有科室均已接入DeepSeek大模型,將在智能輔診、臨床科研、醫學教育、行政及後期管理等方面提升工作效率,持續拓展功能。
醫生的價值更加凸顯
當AI為醫療提供越來越多的輔助,甚至展露出超人的效率和精度,不少人擔憂:AI是否會導致醫生「下崗」?
「我認為不會。」倪鑫告訴記者。早在2022年,國家衛生健康委和國家中醫藥局聯合發佈《互聯網診療監管細則(試行)》,規定醫療機構開展互聯網診療活動,處方應由接診醫師本人開具,嚴禁使用人工智能等自動生成處方。這意味著,目前AI只能提供診療建議,最終的診療方案仍需要醫生本人把關。
「醫療領域有自身的特殊性,患者的安危永遠是第一位的。」醫學類新媒體「健康界」執行總編輯鄭宇鈞從幾年前就開始關注「AI+醫療」的話題,他認為,「理想的協作模式應該是‘人類醫生主導的AI增強診斷’。無論多大程度使用AI,第一責任人都只能由真人醫生來承擔。」
在北京清華長庚醫院醫學數據科學中心主任李棟看來,雖然AI能依託大量數據在多場景的智能輔助診斷等方面「快速上手」,但目前還無法像醫生那樣,基於臨床經驗形成專業清晰的診療邏輯,達到資深臨床醫生的診斷水平。
AI兒科醫生的研發證實了這一點。百川智能相關負責人告訴記者:訪談300餘位兒科專家,正是要讓他們把自己的診療思路「教給AI」。「比如,看到患者首先考慮什麼?為什麼要這樣診療?孩子哪些表現對應哪些症狀和病因……請他們隨時想、隨時說」。
另外,多位專家不約而同地提到,當AI的能力邊界快速拓展,醫生在人文關懷方面的價值沒有被弱化,反而更加凸顯。
「對AI來說,人文關懷的學習是很難的。」李棟解釋,「在真實診療中,人文關懷體現在醫療服務的所有環節,醫生會考慮患者病情、情緒和社會環境等因素。當老人感到孤獨時說些什麼?當病人知道自己得了絕症時說些什麼?不同文化、不同情境下都有不同的答案。」
在北京兒童醫院的會診現場,記者也發現,即便診療意見相似,AI給出的是大段專業術語,有經驗的醫生則會將其轉化為「有溫度」的語言,搭配語氣、表情、動作,讓家長更易理解,安撫其緊張情緒。
「醫學是一門實踐學。」鄭宇鈞告訴記者,「因此未來醫學教育應更加註重理論與實踐的緊密結合,增加學生的實踐機會,積累臨床經驗。」
讓治理跟上AI「步伐」
除了引發對醫生價值的重新思考,「AI醫生」的快速入場,也「倒逼」醫療行業反思——目前的數據治理、行業監管水平是否與技術發展相配套?
李棟指出,當AI大模型技術給醫療帶來切身可感的利好、掀起「全民追捧」的熱潮,專業人士與監管部門要冷靜審視AI帶來的挑戰。
「因為現在醫院是否擁抱AI,其實已經不是一個選擇。」李棟說,「就算你不用,患者自己也會主動用AI搜索。人工智能的發展,就像一頭鯨正從海底攪起巨浪,海面上的人們無法躲開,只能接受、瞭解,然後探索如何更好應用。」
首先,數據質量是AI能否有效應用於智慧醫療的關鍵。
北京清華長庚醫院上線專業級別的AI大模型智能助手,離不開醫院探索建設區域醫聯體,垂直管理天通苑北社區衛生服務中心,二者實現數據「縱向打通共享」。
「巧婦難為無米之炊。」李棟向記者解釋,「只有掌握專業診療模式下形成的規範高質量數據,大模型才能發揮作用。」為此,他呼籲相關部門盡快出台醫療數據採集、存儲、共享的相關規範。
其次,醫療數據的隱私安全也是不可忽視的問題。
據瞭解,北京兒童醫院在AI兒科醫生的研發過程中,與診斷無關的隱私數據,包括姓名、身份證號、家庭住址,都會進行脫敏處理。北京清華長庚醫院則通過本地化部署和斷網使用的模式,避免第三方託管帶來的安全風險。
最後,長遠來看,想要讓治理監管能力跟上AI發展的步伐,還需要盡快加強「醫工融合人才」的培養。
如何借助AI的能力,滿足醫生與病患的實際需求?AI賦能醫療的邊界在哪裡?應從法規層面施以哪些便利、哪些限制……想要答出這些問題,不僅需要瞭解計算機與人工智能的工作原理,更需要臨床經驗的大量積累。
「目前行業內都在提倡‘醫工交叉’,但我認為在未來,‘交叉’是遠遠不夠的,當AI重構了醫生的工作方式、醫院的診療模式乃至整個社會的運轉方式,想要讓治理跟上技術發展的步伐,就必須將兩個領域的知識與思考方式深度融合。」李棟說。
鏈接·人工智能如何賦能醫療
●「人工智能+醫療服務管理」:
分為醫療服務、醫藥服務、醫保服務、中醫藥管理服務、醫院管理五部分。涵蓋醫學影像數據智能輔助質控、臨床用藥智能輔助、醫保智能核算、中藥智能審方等38個細分領域。
●「人工智能+基層公衛服務」:
分為健康管理服務、公共衛生服務、養老托育服務三部分。涵蓋智能中醫健康管理、傳染病智能監測、智能老年人健康管理等23個細分領域。
●「人工智能+健康產業發展」:
分為醫用機器人、藥物研發、中醫藥產業三部分。涵蓋手術機器人、智能藥物研發、中藥材智能生態種植等13個細分領域。
●「人工智能+醫學教學科研」:
分為醫學教學、醫學科研兩部分。包括醫學智能仿真實驗、智能研究型病房等10個細分領域。
(來源:國家衛生健康委、國家中醫藥局、國家疾控局聯合發佈的《衛生健康行業人工智能應用場景參考指引》)